-
アーカイブ
- 2024年3月
- 2023年9月
- 2022年8月
- 2022年7月
- 2022年5月
- 2021年11月
- 2021年7月
- 2021年1月
- 2020年9月
- 2020年8月
- 2020年1月
- 2019年12月
- 2019年1月
- 2018年6月
- 2018年5月
- 2018年4月
- 2017年12月
- 2017年7月
- 2016年7月
- 2016年6月
- 2016年1月
- 2015年10月
- 2015年9月
- 2015年4月
- 2015年2月
- 2014年4月
- 2014年3月
- 2014年2月
- 2013年11月
- 2013年7月
- 2013年4月
- 2013年2月
- 2012年11月
- 2012年10月
- 2012年8月
- 2012年7月
- 2012年6月
- 2012年5月
- 2012年4月
- 2012年3月
-
メタ情報
大臼歯の外科的根管治療(当院オリジナル)
教科書では、根尖病巣(歯根肉芽腫や膿瘍など)は、根管部の治療が完璧なら自然治癒すると説明されている。根尖病巣は、不良な根管治療のせいだということになっている。
昔も今も、私たちは、偉い先生から根尖病巣が小さくなった、あるいは、なくなったといったレントゲン写真を、たくさんみせられてきた。その度ごとに感動してきた。だが、最近、私は違うんじゃないかと思うようになってきている。
根尖病巣は慢性の感染した病巣であり、病巣感染(他の部位に感染をひきおこす。心臓の弁の感染症が有名)の原因となる場合がある。だからこそ、私たち歯科医は、健診でレントゲンをとれば、ルーティンとして、根尖部に影がないか調べている。それなりの大きさのかげがあれば、「根管治療をした方がいい」と患者さんにすすめる。さらに、「大きな根尖病巣」=「抜歯」という考えが頭をよぎるためか、つい早期治療を勧めてしまう。
「医学的」に言えば、根尖病巣は消滅させるか、除去する必要があるのだ。
現在、自費の「根管治療」であっても、そうはなっていないように思われる。相変わらず症状中心の治療が行われている。「咬んでも痛くない」のなら根尖病巣があっても、まあいいだろう。きっと、小さくなるだろうといった感じだ。
昔も今も、この道の大家たちが、あれほどまでに予後のレントゲン写真にこだわってきたのは、単に症状の有無にこだわっていたのではなく、根尖病巣そのものにこだわっていたのである。それならば、なぜ、積極的に除去しようとはしなかったのだろうか。その答えは簡単だろう。外科処置が苦手だったからである。
ここでは、積極的に根尖病巣を外科的に除去されることに同意された患者さんを紹介したいと思う。
根尖病巣を外科的に除去する手術のことを、「歯根端切除術」といいます。私が行っている手術は、単に歯根端切除だけに留まっていない。肉芽組織の搔爬を完全に行い、さらに人工骨充填を行い積極的に骨造成を行っている。
このような手術は、前歯部や小臼歯部は視野が広くとれるので、容易とは言わないまでも、やりやすい。しかし、臼歯部は視野が狭く、さらに下顎臼歯部などは、頬側骨の骨量が厚いために病巣に到達することすら、困難を極める場合がある。そうした臼歯部の症例を案内させていただく。
Ⅰ上顎臼歯部の症例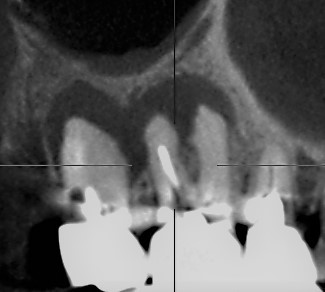
上の写真を見ていただきたい。2歯の根尖病巣がひとつにつながっているように見える。巨大な根尖病巣の上に歯が浮かんでいるようにすら見える。ところが、患者自身は全く症状がない。歯の動揺もない。それでも、多くの歯科医は躊躇なく、「抜歯」と判断するだろう。抜歯すれば、当然、入れ歯かインプラントを選択せざるをえなくなる。
この患者さんは残したいと言った。そこで通常の根管治療をおこない、手術することに、この方は、こころよく承諾してくれた。

肉芽組織は2つの根尖部に充満している。それぞれの根尖病巣はつながっているが、表層の骨はまだ残っている。 上の写真は搔爬し終わったところ。抜歯した方がはやいような状態だが、ここで、当クリニックオリジナルのGBR(骨造成)を行う
上の写真は搔爬し終わったところ。抜歯した方がはやいような状態だが、ここで、当クリニックオリジナルのGBR(骨造成)を行う TCP+PRPを充填する。この上から特殊な膜で被覆する。CT写真も下に付けておこう。
TCP+PRPを充填する。この上から特殊な膜で被覆する。CT写真も下に付けておこう。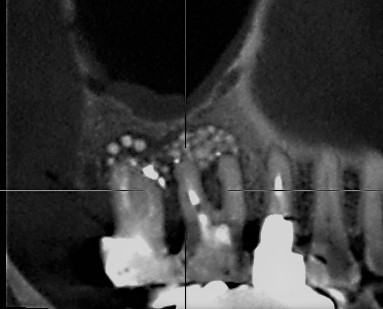 根充が不良のように見えるが、断面の画像と根管方向が一致していないためであり、決して不良の根充ではない。
根充が不良のように見えるが、断面の画像と根管方向が一致していないためであり、決して不良の根充ではない。
2下顎臼歯部の症例①
 大きな根尖病巣が独立して2つある。これをとらなければ、どんな良い根管治療をしても、すぐ再発してしまうだろう。しかし、
大きな根尖病巣が独立して2つある。これをとらなければ、どんな良い根管治療をしても、すぐ再発してしまうだろう。しかし、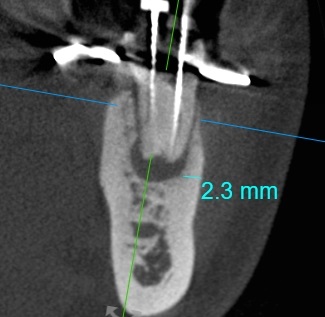 病巣にいたるまで2、3ミリもの厚い骨がある。歯医者にとって、大変厚い骨だ。下の写真をみれば、お分かりだと思う。
病巣にいたるまで2、3ミリもの厚い骨がある。歯医者にとって、大変厚い骨だ。下の写真をみれば、お分かりだと思う。

骨に穴を開ける際、どの位置に開けるかは、非常に重要であり、かつ難しい。CTを参考に正確に穴をあけ、かつそのデザインも考えておく必要がある。そして、十分に搔爬し、とった骨でふたをした。きれいにおさまった。こうすることで、予後の良い手術をすることができる。
3下顎臼歯部の症例②
 歯根分岐部(歯のまたの部分)から膿がでてきた。膿の出口から、レントゲンに写るものを入れてCTをとる。それは、根尖部の根尖病巣まで到達する。根尖部の厚い骨、恐らく入り口である分岐部も骨をなくしているだろう。つまり歯周病になっている。重い二つの問題を抱えている歯であるということがわかる。
歯根分岐部(歯のまたの部分)から膿がでてきた。膿の出口から、レントゲンに写るものを入れてCTをとる。それは、根尖部の根尖病巣まで到達する。根尖部の厚い骨、恐らく入り口である分岐部も骨をなくしているだろう。つまり歯周病になっている。重い二つの問題を抱えている歯であるということがわかる。
上の写真では、2根の根尖部分がよく見え、搔爬した空洞もよく見える。骨をとるデザインをちょっと工夫してみた 切り取る骨片を台形状にすることにより、骨片を容易に歯冠方向にずらして、閉鎖することができる。そうすることで、歯周病の手術としての条件も満足させることができる。
切り取る骨片を台形状にすることにより、骨片を容易に歯冠方向にずらして、閉鎖することができる。そうすることで、歯周病の手術としての条件も満足させることができる。
これらの症例は、どれも、現在のところ、なんら問題ない。
カテゴリー: Uncategorized
コメントする
抜くか、治療できるかの境界は?
この歯を抜かないで治療できるかどうかの境界は、いったいどこにあるのだろうか?
当然ながら、治療する先生の技量によるでしょう。
どんな世界でもピンキリなのは、誰でも経験からわかっている。では、ピンとキリとは何が違うのだろうか?そして、どこを見れば判定できるのだろうか?
飲食なら、食べてみればわかる。学校なら、卒業生をみれば見当はつく。ところが、終了してみないとわからないもの、それどころか終了してから年月がたたないと、独断であれ判定できないものがやっかいだ。歯科治療はそれにあたる。
そうであれ、どの領域にも、ピンとキリとには明らかな違いがあるように思う。
例えば、名だたる一流選手たちが、成功の要因として判で押したように「精神論」具体的には「自己規制論」をぶち上げる。超人的な肉体的能力や技術などを誇示することはまずない。大袈裟に言うなら、ひたすら仕事に対する「哲学」をとくのである。世の中にある、あるとあらゆる技術は、恐らくそのようなものにいよって支えられているように思う。つまり、目に見える認知できるものは、目に見えないものによって決定されているということだろうか。
歯医者が歯医者として、どのようなモチベーションによって日々治療行為をおこなっているのか、そのことが、「治療技術」と相関しているように思います。設備や経歴、学歴にはあまり相関していないように思います。
①仕事以外のことが「主」となっているひと
②すべてが「常識」の範囲内であることに執着するひと
③労力と利益の最適化を重視するひと
④承認欲求のかたまりと化したひと
⑤仕事に「人としての価値」を見出したいと思う人
理屈はさておき、症例を見ていただきましょう。
結論から言いますと、たまたまうまくいっただけかもしれません。しかし、はじめから、あきらめてしまったのでは「たまたまの成功」にもありつけないと思っています。
20代の男性。治療途中のまま放置したそうです。最近になり、某歯科を受診すると、「もう無理、抜くしかない」と言われ、私のクリニックに来院しました。
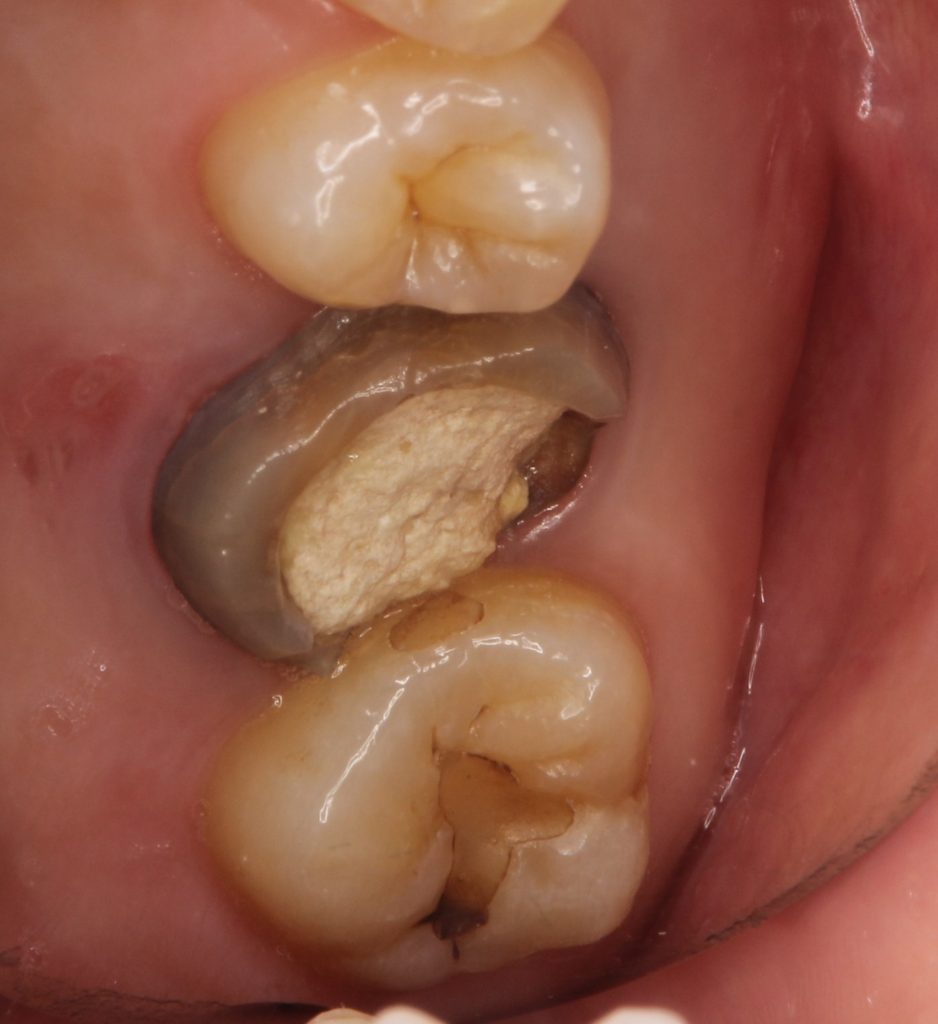 上顎左側第一大臼歯です。残っている歯質もずいぶん黒ずんでいます。つめものは、前医が行ったものでしょう。見た目にはそれほど崩壊していないように見えます。CT写真を見てみましょう。
上顎左側第一大臼歯です。残っている歯質もずいぶん黒ずんでいます。つめものは、前医が行ったものでしょう。見た目にはそれほど崩壊していないように見えます。CT写真を見てみましょう。
 一瞥して、歯性上顎洞炎と診断しました。
一瞥して、歯性上顎洞炎と診断しました。
歯性上顎洞炎というのは、歯が原因で、上顎洞炎をおこしているものを言います(矢印で示しているように、上顎洞粘膜が炎症によって厚く肥厚しています)。原因歯は、明らかに、この問題の歯です。慢性で経過していたのか、症状はほとんどないようです。
歯性上顎洞炎の原因歯は、抜歯が基本です。
教科書では抜歯ですが、気がかりなのは、抜歯後のことです。
抜いた部位に歯をつくる方法は3種類あります。
①入れ歯をつくる
②ブリッジ
③インプラント
①の入れ歯は「一本義歯」といわれるものです。保険治療なら安くていいのですが、「肉のうえに浮かんでいる歯」にすぎないので、歯があるというだけで、本当に咬めば、入れ歯を支えている粘膜が痛くてしょうがないでしょう。痛くないようにするには、咬んでも下の歯とあたらないようにすれば良いだけです。それでも異物感がハンパナイでしょう。
②は100年以上も前からある治療法です。当クリニックなら、セラミックジルコニアで作られることをおすすめします。問題点は一本の歯を作るのに、ご自分の2本の歯が必要ということです。つまり2本の歯に3本分の力がずーとかかるということです。このことは、支えている2本の歯の余命を短くすることになります、が、歯がない弊害よりはるかにましだと考えるためです。
③インプラントは、顎の骨のなかに埋入します。このケースの場合、抜歯後、インプラントをささえるべき「骨」はありません。「上顎洞」という空洞があるだけです。そこで、この空洞のなかに「骨移植」を行ないます。空洞内に突出したインプラント体を移植骨でおおう、包埋する「サイナスリフト」というインプラント手術でも難易度の高い手術を行う必要があります。ただし、このケースは上顎洞の幅が大きいので、このサイナスリフトでもあぶなくて、一定量のブロック体の骨体移植が良いのでは考えられます。
20代の若者に通常より複雑なインプラント治療費はたぶん「高額」でしょう。また、ブリッジ治療ならいつでもできるわけですから、残存歯を守るためにもやはりこの歯の「根管治療」を試してみるべきだと思いました。
ですから、どうしても、根管治療が成功する必要があるわけです。
治療開始です。歯のなかのつめものをとると、綿栓がありました。それをゆっくりととると、出血してきました。マイクロで写真をとります。
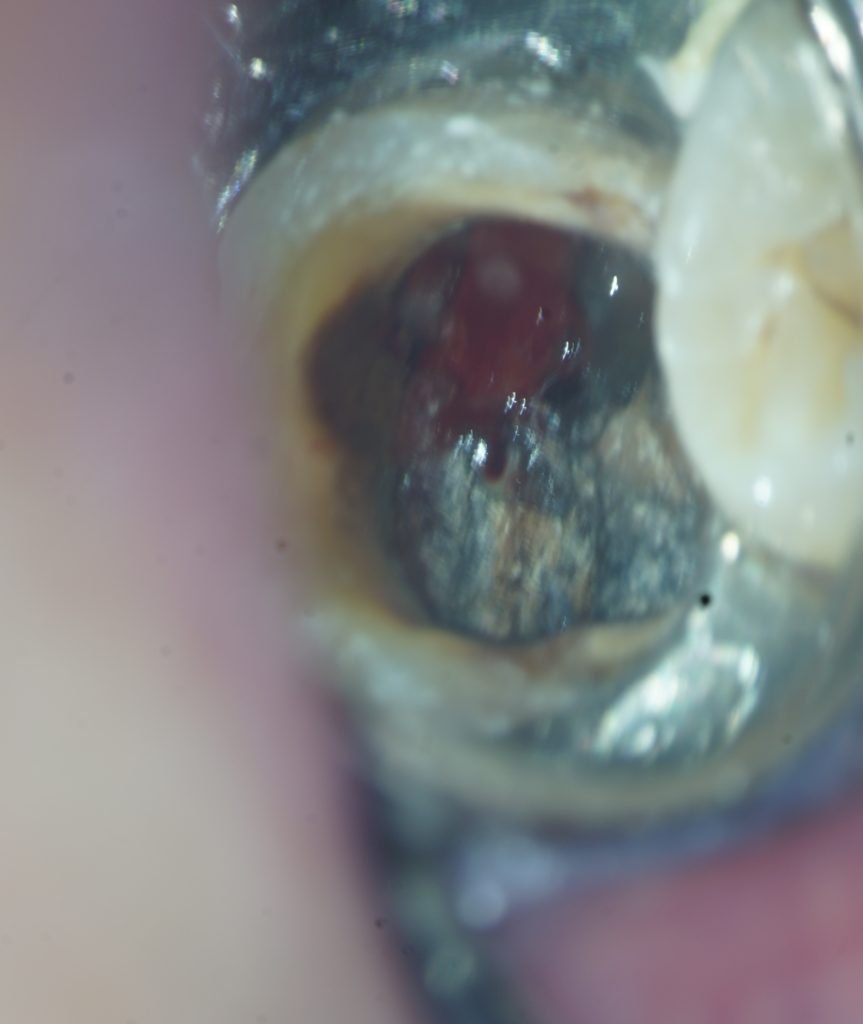 歯の髄腔底(ボーデン)が破れています。つまり、歯の内部と歯の外側(骨組織)とが交通しているのです。このくらいの大きさなら、これだけでも抜歯の適応だと思います。この大きな穴はどうしてできたのでしょうか。自然にできたのでしょうか?勿論、誰かが破ったためです。
歯の髄腔底(ボーデン)が破れています。つまり、歯の内部と歯の外側(骨組織)とが交通しているのです。このくらいの大きさなら、これだけでも抜歯の適応だと思います。この大きな穴はどうしてできたのでしょうか。自然にできたのでしょうか?勿論、誰かが破ったためです。
なるほど、前医が治療できないと言った理由が理解できました。歯性上顎洞炎だからではなく、穿孔のためだったわけです。これを何とかしない限り、この先の治療はできません。大きな障害が立ちはだかっていました。
レーザーで止血し、修正補強しました。
 根管治療を終え、クラウンをかぶせました。勿論症状なくかめています。
根管治療を終え、クラウンをかぶせました。勿論症状なくかめています。
 終了時のCT写真を見てください。
終了時のCT写真を見てください。
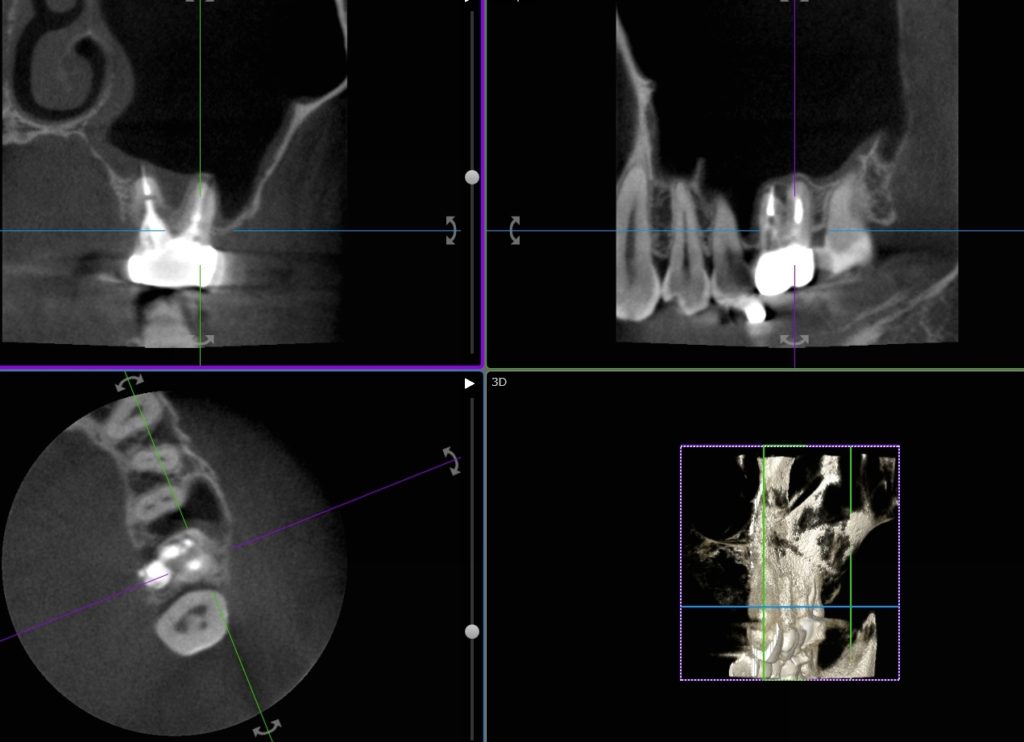
上顎洞の炎症も治っています。粘膜の肥厚はありません。根尖の閉鎖がうまくいったものと考えます。
できるだけこの状態が長く続くことを希望してやみません。
カテゴリー: Uncategorized, 治療動画集
コメントする
今年の審美症例
美しい歯をつくることを審美治療というのであれば、それは「浅はか」と言うべきではないかと思います。
「美しい」が「長持ちする」ということがあって初めて、治療として価値あるものになると思います。
それには、「より厳格」な治療が行われなければいけないということではないでしょうか。
この患者さんは、70代女性、私のクリニックにもう十数年通っていただいています。 上顎の歯がわずかに動くようになってきたので、2年ほど前、歯の裏側をワイヤーでとめました。
上顎の歯がわずかに動くようになってきたので、2年ほど前、歯の裏側をワイヤーでとめました。
歯周病のため、歯を支えている骨が吸収され、20代の頃と比べれば40%ほどの骨しか残っていません。この方のプラークコントロールは良く、ポケットは正常の範囲です。
しかし、硬いものなどを前歯でかめば、それが暴力になり、歯が大きく動き出すかもしれません。それで、ワイヤーで固定しました。
定期健診の時、この方は次のような不満を訴えてきました。
①舌の先端がこのワイヤーにさわり、話す時も、食べる時もいつも気になる。

②歯の色も黄色くてきたない。
③歯と歯と間のすき間も気になる。何とかならないのか。
そこで、私は、ベニアの連結したものを作ってはどうかと提案しました。
 写真のように、ベニア連結体によって、歯の固定をおこない、同時に、白いきれいな歯とシンメトリーな歯列を作ったわけです。
写真のように、ベニア連結体によって、歯の固定をおこない、同時に、白いきれいな歯とシンメトリーな歯列を作ったわけです。
実は、ベニア連結体を作るには、ちょっとした工夫がいります。
どんなイメージになるか。患者さんとの合意形成が一番重要です。今よりちょっと短い歯がいいのか、歯をすこしひっこめたいのか、どの程度の白い歯が良いのかと言ったことです。歯の削り方にも精度が求められます。正確な型どりがどうやったらとれるのか、かり歯をどう作っておくのかと言った問題にも、事前に術者は答えておかなければいけません。
患者さんは、これで気にしないで大声で笑えると言って帰っていきました。
カテゴリー: Uncategorized
コメントする
今年の矯正症例


患者さんは25歳女性。数か月前、左側の顎関節が痛い、大きく口が開けられないと言って来院した。
その時は、投薬をしただけだったが、一応、「顎関節症をコントロールするためにも、歯並びを治したほうがよい」とアドバイスした。
歯並びが悪いと、かみ合わせが不安定になる。そのことが原因で、顎関節症になる例を日ごろからたくさんみてきている。その度ごとに、「歯並びをなおしては」と言ってはいるのだが、本当になおして欲しいと言ってきたのは、長い歯医者人生で、この患者さんが初めてだった。
術者としてはうれしい。正しいと思うことは言ってみるもんだなと思った。とかく、お金がかかる治療は、敬遠されてしまう。容貌のなかで、歯並びがしめる割合は決して小さくない。中流のアメリカ人のほとんどが治療する事実は、「アピールできてなんぼ」という国民性を示していると思えてならない。
この患者さんは、左側が全くかみ合っていない。噛めるところを探しながら噛んでいるといった状態だった。それでは、筋肉は疲労し、関節の動きも乱れてくる。
驚いたことに、この方は、舌側矯正を選んだ。
治療途中の写真です。
はっきり言って、舌側矯正は面倒くさい。
*装置が着けられない場合が多い。噛んだ時に下の歯が、装置にぶつかるためだ。そういう場合は、{かみ合わせを上げる}という難易度の高いテクニックが必要になる。
*ワイヤーを自由に曲げられない。ワイヤーを曲げられるスペースがないためだ。
*治療も終盤になってくると、歯の微妙な位置移動が重要になってくる。それが、唇側矯正に比べると難しい。
*一回の治療時間が長い。
*従って、治療期間も長くなりがちだし、治療費も高くなる。
悪いところだらけのように思える。それよりもなお、人から装置が見えないということが絶対必要な条件なのだろう。
終了後の写真を見てください。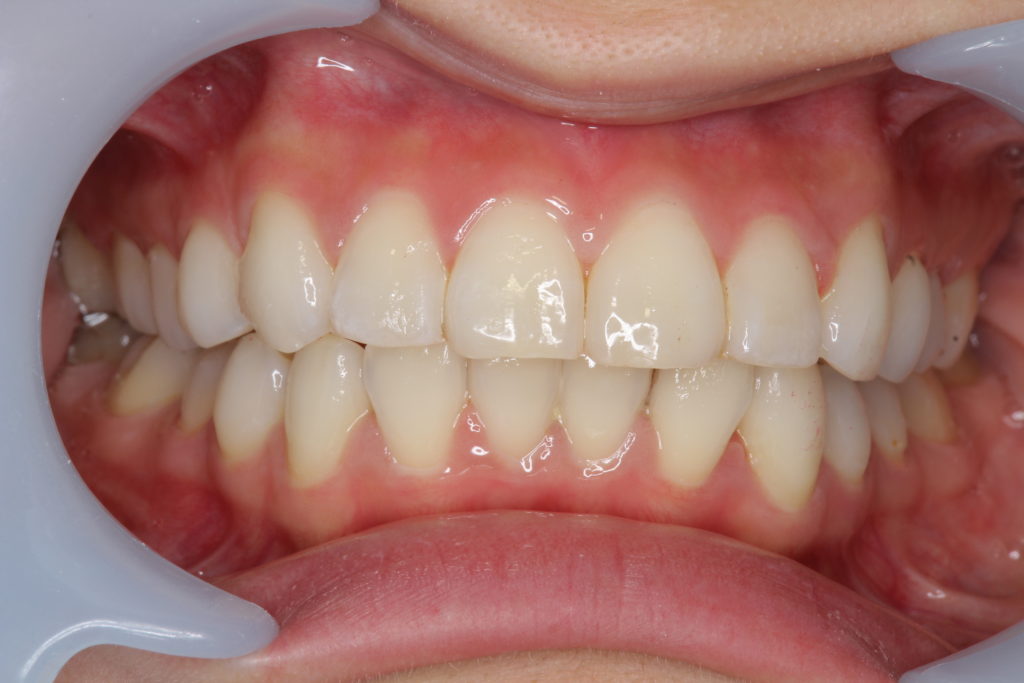
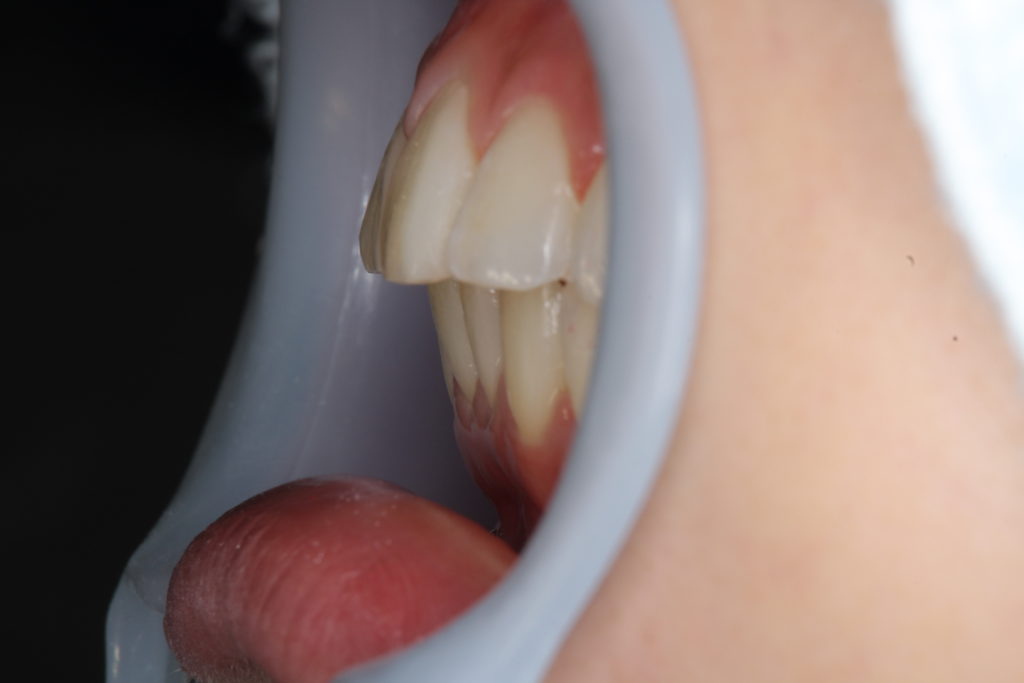
治療期間は14か月かかった。抜歯はしていません。
患者さんは、「写真うつりが良くなった」と言ってくれました。唇の過緊張がとれ、きれいな歯並びが光っているからだろう。それはなによりだと思います。
かみ合わせは、マニュピュレーションを含め、十分行ないました。
カテゴリー: Uncategorized
コメントする
保険の根管治療
死んでしまった歯でも、体のなかで歯として使えるようにする技術を「根管治療」といいます。これは、画期的な治療技術だと思います。
体の中で、死んだ組織が、生きていた時とおなじように機能できるものは「歯」以外ありません。「ゾンビ」ならできるかもしれませんが。
つまり、歯科技術はミラクルなのです。
歯科の保険治療に、勿論「根管治療」も含まれています。簡単に治療のシステムを紹介します。
根管数によって、点数が決められています。1根管、2根管、3根管と言った具合です。1根管は前歯、2根管は主に小臼歯、3根管は大臼歯です。
単純に、1根管の成功率は、どのくらいだと上手な先生となるのでしようか?
「成功」という定義は、保険的な常識なら最少2年、妥当にみれば5年、目いっぱいの責任感でとらえれば10年といったところでしょうか。
1根管の成功率を、どのくらに設定すればいいでしょうか?
どんな名医も100%はないとすれば、どのくらいが妥当でしょうか。
どんなことも8割できれば上等でしょうか。
1根管の成功率が80%なら、3根管(大臼歯)ともに成功する確率はなんと、52.2%となります。2本に1本は予後不良つまり抜歯となるわけです。
さらに、大臼歯の根管は、前歯の根管のように素直ではありません。曲がっているのが普通です。奥の歯なので、器具がうまく入らない場合もあります。従って、前歯の1根管より大臼歯の根管のほうが治療が難しい、難易度がさらに上がるわけです。
保険の治療費をみてみます。
数が増えれば、単純に手間も増えるのが普通です。3根管は、1根管の少なくとも3倍の治療費になっていないとおかしいでしょう。
逆に、青汁1パックより。3パックまとめて買った方が割り安になることも、よく経験します。
厚生労働省は、治療費について、青汁と同じだと考えているようです。
3根管治療すると、1根管×3の22%引きとなります。
患者さんにとって、実にやさしい制度となっているわけです。
ただ、2本大臼歯を治療すると、数年で1本は抜歯になるわけですから、また治療費はかかるという「おまけ」がついてきます。
志をもち歯医者になって、成功率アップすべく、技術を研鑽してきた真面目な歯科医達も、いっこうに変わらないこの保険制度に疲弊していくのです。
治療結果を重要視する医療には、現行の保険制度は不向きな時代になってきたように思います。
カテゴリー: Uncategorized
コメントする
親知らずMTM抜歯の実際
「親知らずMTM抜歯」というのは、私が作った造語です。
たぶん、この処置をやっている先生は、私ひとりだと思います。
危険度の大きい「完全埋伏智歯」や「水平埋伏智歯」を安全に抜歯する方法として、考案しました。歯科医の腕の良さを誇るための方法ではなく、あくまでも、患者さんが、安全かつ楽に「抜歯」できる方法と考えています。
患者さんは、40代男性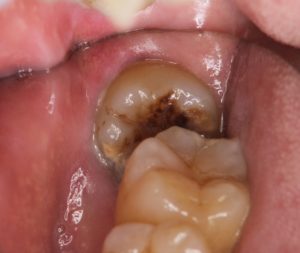 完全な「水平埋伏智歯」です。CT写真では、根尖(歯根の先端)が顎骨内の下顎管に接触しています。
完全な「水平埋伏智歯」です。CT写真では、根尖(歯根の先端)が顎骨内の下顎管に接触しています。
大学だったら、「エイ、ヤー」と抜いてしまうかも知れません。開業医は、それではマズイでしょう。トラブルはまっぴらです。本音を言えば、大した保険点数でもないのに、トラブルになるくらいだったら、大学に送った方が賢明なのです。
この患者さんは、当クリニックの「MTM抜歯」を選択しました。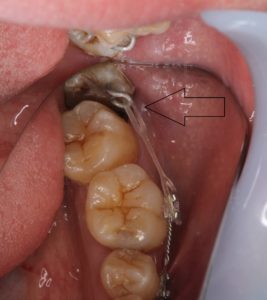 ⇒で示しているように、隣の歯(第二大臼歯)と親知らずとの間には「すき間」があるでしょう。つまり、親知らずの一部をスライスカットし、このすき間を作るわけです。そしてゴムで引っ張る。
⇒で示しているように、隣の歯(第二大臼歯)と親知らずとの間には「すき間」があるでしょう。つまり、親知らずの一部をスライスカットし、このすき間を作るわけです。そしてゴムで引っ張る。
約1か月すると、すき間がなくなっています。親知らずが動いたのです。これで安全に抜歯できます。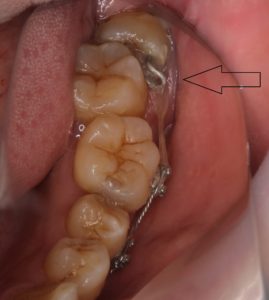
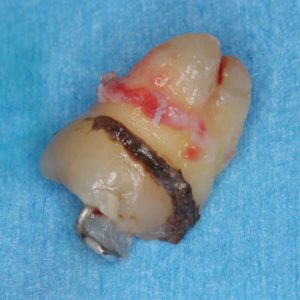 歯石がびったりついています。何回となく腫れた証拠でしょう。その度ごとに、薬を飲み、症状がなくなれば、放置してきたという過去を物語っているということでしょうか。一度腫れたものは、何度でも腫れる。我慢できない痛みがあれば、必ずまた痛くなる。歯科の鉄則です。
歯石がびったりついています。何回となく腫れた証拠でしょう。その度ごとに、薬を飲み、症状がなくなれば、放置してきたという過去を物語っているということでしょうか。一度腫れたものは、何度でも腫れる。我慢できない痛みがあれば、必ずまた痛くなる。歯科の鉄則です。
抜歯窩(抜歯してできた穴)は結構大きなものです。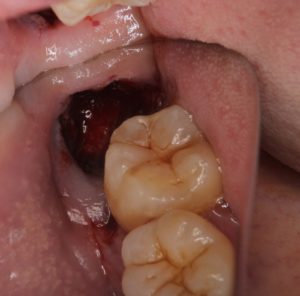 私のところでは、患者さんの選択で
私のところでは、患者さんの選択で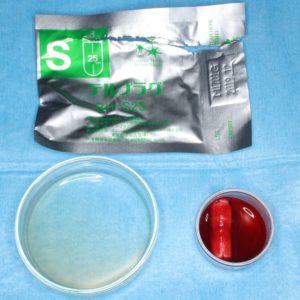 PRP,PPP、コラーゲンをいれます。PRP,PPPは、患者さんから採血して作ります。目的は痛み、腫れの軽減、治癒促進です。多くの方は、わずかに腫れた程度であり、痛みはほとんどないと言ってくれます。
PRP,PPP、コラーゲンをいれます。PRP,PPPは、患者さんから採血して作ります。目的は痛み、腫れの軽減、治癒促進です。多くの方は、わずかに腫れた程度であり、痛みはほとんどないと言ってくれます。
最後は縫いましょう。
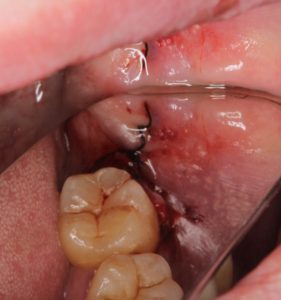 最後に「親知らずMTM抜歯」が向かない人について、
最後に「親知らずMTM抜歯」が向かない人について、
①ちょっとでも痛い、違和感があるということを我慢できない。1か月あまりの期間なんてとても我慢できないわがままな人。
②私のやり方に疑問をもつ方
③MTM抜歯は自費治療です。税別35,000円です。この治療費にNOな方
④年齢が高すぎて、親知らずが癒着している方
カテゴリー: 歯科の新しい治療法, 歯科難症例, 知って得する歯科の知識
コメントする
今まで経験した中で、一番大きな舌の繊維腫
今まで経験したなかで、一番大きな舌の繊維腫を紹介します。
患者さんは40代の女性。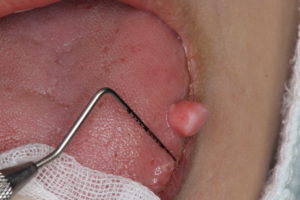
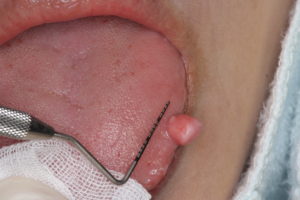
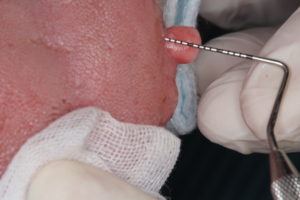 腫瘍の大きさは、6×6×7ミリでまるで小さなサイコロの様な形です。
腫瘍の大きさは、6×6×7ミリでまるで小さなサイコロの様な形です。
この女性は
都内の有名な某区立病院の口腔外科を受診しました。
入院が必要ということで予約をとります。
担当医から切除後、後遺症が出るかもしれないと告げられたそうです。
それから、ネットを探しまくります。結果、私のクリニックを受診してみることになったわけです。
私のところでは、その日にレーザーで切除しました。勿論後遺症などでません。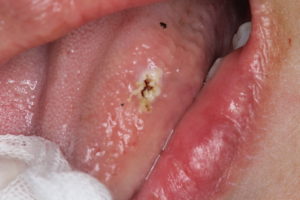

カテゴリー: Uncategorized, 治療記録
コメントする
